Лапароскопические методы в оператитвном лечении грыж пищеводного отверстия диафрагмы и паховых грыж. холецистэктомия с использованием единого порта (S.I.L.S.): показания, техника, результаты.
12 ноября 2015 года в Швейцарской университетской клинике, при поддержке компании Covidien (Швейцария) был проведен мастер- класс профессора Пучкова К. В. " Лапароскопические методы в оперативном лечении грыж пищеводного отверстия диафрагмы и паховых грыж. Холецистэктомия с использованием единого порта (S.I.L.S):показания, техника, результаты". В работе мастер-класса приняли участие хирурги из клиник г. Москвы.
Профессором Пучковым К. В. в режиме онлайн были продемонстрированы три лапароскопические операции по поводу ГПОД, врожденной паховой грыжи и хронического калькулезного холецистита с использованием хирургии одного порта через пупок – SILS (single incision laparoscopic surgery).
Первое оперативное вмешательство было выполнено у пациента 57 лет с ГПОД 3 степени и выраженным рефлюкс-эзофагитом.
После фиксации и тракции влево фундального отдела желудка визуализировали передний блуждающий нерв. Медиально от него, на 4 см ниже кардии, мягким зажимом захватили нервно-сосудистые структуры, идущие к малой кривизне желудка. Ножницами в безсосудистой зоне тупо рассекли висцеральную брюшину, далее браншами 5 мм инструмента аппарата LigaSure начали выполнять диссекцию тканей вдоль стенки желудка.
Подобным образом мобилизуем кардиальный отдел желудка, рассекая передний листок малого сальника между левым блуждающим нервом и пищеводом. Затем, продвигаясь вверх, пересекаем висцеральную брюшину на передней поверхности пищевода, максимально приподнимая ее браншами инструмента. Это прием позволяет избежать термического повреждения стенки пищевода. Далее мягким зажимом и ножницами тупо освобождаем переднюю стенку от брюшины, отслаивая ее в обе стороны. При этом абсолютно безопасно проводим диссекцию левой пищеводно-диафрагмальной связки ножницами или LigaSure Atlas и тупо освобождаем правую стенку пищевода и левую диафрагмальную ножку.
Очень важно на этом этапе рассечь фундально-диафрагмальную связку до коротких желудочных сосудов для последующего легкого введения пищеводного ретрактора. Чтобы выполнить эту манипуляцию, мы меняем направление тракции фундального отдела желудка вниз и вправо, натягивая тем самым пересекаемую связку. Создать дополнительное натяжение структур в этой области можно мягким зажимом левой рукой. В это время необходимо постоянно держать в поле зрения верхний полюс селезенки и короткие желудочные сосуды, чтобы не травмировать их. Рассечь связку лучше всего аппаратом LigaSure, отводя бранши от пищевода и желудка.
После завершения этого этапа инструментом «Эндобебкокк» выполняем тракцию фундального отдела желудка влево, обеспечивая таким образом натяжение сосудистых структур вдоль правой стенки пищевода. Затем пересекаем их LigaSure и «тупо» входим в позади пищеводное пространство, где обычно встречается большое количество мелких сосудов. Которые также пересекаем. Для облегчения работы в этой зоне необходимо мягким зажимом из третьего доступа приподнять пищевод, тем самым дополнительно создав натяжение тканей и улучшив визуализацию места оперативного действия. Следующим этапом, через пятый доступ, вводим 10 мм пищеводный ретрактор, который проводим справа под пищеводом и осуществляем его тракцию вниз и вверх.
Этим приемом мы натягиваем правую пищеводно-диафрагмальную связку, которую пересекаем монополярными ножницами в режиме коагуляции. Длина мобилизованного абдоминального отдела пищевода составляет, как правило, 5-7 см. После выделения и визуализации правой диафрагмальной ножки переходим к мобилизации заднего блуждающего нерва из окружающих тканей при помощи методичной нежной препаровки клетчатки на близком расстоянии от лапароскопа. Следует помнить о возможном повреждении левой медиастинальной плевры и грудного лимфатического протока в этой зоне, поэтому не следует «уходить» глубоко под пищевод. Далее проводим оценку размера грыжевых ворот для выполнения крурорафии. Диаметр грыжевых ворот может быть определен с помощью любого лапароскопического инструмента, введенного между ножками диафрагмы. Крурорафию мы выполняем во всех случаях. Противопоказанием для ее проведения считаем наличие укорочения пищевода второй степени. Диафрагмальные ножки сшиваем нерассасывающимся шовным материалом – Surgidaс,размером 0 (USP) на атравматичной игле, одним или двумя Z-швами, причем, для лучшего сопоставления тканей, узлы завязываем экстракорпоральноиз 4 доступа . Этот прием лучше всего выполнять пластиковым пушем EndoSlide компании «USSC», так как форма его рабочего конца позволяет затягивать хирургические двойные узлы плетеных нитей без скручивания последних.
В случае небольшого размера фундального отдела желудка для более «мягкой» фундопликации можно пересечь 1-2 коротких желудочных сосуда инструментом LigaSure. Этот этап легче выполнять под пищеводом, используя пищеводный ретрактор, создавая натяжение необходимых структур в зоне вмешательства. Следующим этапом профессор выполнил двухстороннюю парциальную (270 градусов) фундопликацию по Toupet (Франция), которая осуществляется следующим образом.
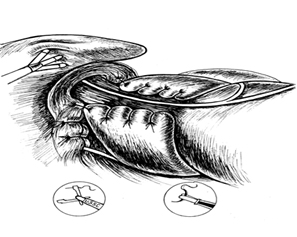
Мягким зажимом и инструментом «ЭндоБебкокк» задняя стенка фундального отдела желудка захватывается под пищеводом и подтягивается к его правой стенке. Затем узловыми одиночными швами нитью «Surgidac» 2-0 на атравматичной игле желудочная стенка фиксируется к остаткам правой пищеводно-диафрагмальной связки и правой стенке пищевода. Узлы завязываем интракорпорально, как правило, требуется 1-2 нити длиной 12-14 см. Длина иглы не должна превышать 16-18 мм. Для формирования адекватной по длине манжетки (4 см) следует наложить 3-4 шва.
Затем инструментом «Эндобебкокк» в 3-4 см от кардии захватываем переднюю стенку фундального отдела желудка и подводим к передней стенке пищевода. Далее отдельными узловыми швами (3-4) сшиваем их между собой. Во время выполнения этого этапа в первый шов стремимся захватывать остатки левой пищеводно-диафрагмальной связки. Для фиксации передней стенки фундального отдела желудка к пищеводу требуется одна нить «Surgidac» 2-0 на атравматичной игле длиной 12-14 см.
Второе лапароскопическое оперативное вмешательство было выполнено у молодого человека с сочетанным заболеванием - ГПОД и паховая грыжа. При этом ГПОД была устранена по методике описанной выше, а паховая грыжа ликвидирована следующим способом.
После обзорной лапароскопии области малого таза и оценке диаметра и положения грыжевых ворот, брюшина была рассечена ножницами дугообразно, огибая латеральную и медиальную паховые ямки. Далее она была отсепарована от предбрюшинной клетчатки. В условиях пневмоперитонеума, этот прием выполняется очень легко, так как газ способствует безопасной и быстрой диссекции тканей в зоне операционного поля. Тупым путем грыжевой мешок аккуратно был выделен от элементов семенного канатика и от поперечной фасции. Профессор напомнил о близости важных анатомических структур - тестикулярных и нижних эпигастральных сосудов, подвздошных сосудов и семявыносящего протока. Критерием полноты выделения мешка служит степень выворачивания в свободную брюшную полость (мешок самостоятельно не уходит в паховый канал, а свободно располагается в брюшной полости). Важно обеспечить наличие полного гемостаза с целью предотвращения возникновения гематомы в области мошонки. Следует опасаться травмы семявыносящего протока, особенно при рубцовых изменениях брюшины. Далее профеесор сформировал отверстие в центре полипропиленового имплантата Surgypro 9х14 см для семенного канатика. Нижний край раскроенного имплантата была подведена под канатик, сетка расправлена, укрывая медиальную и латеральную паховые, а также бедренную ямки. Фиксация протеза осуществляется герниостеплером, начиная с раскроенной части по периметру, избегая случайного прошивания сосудистых структур. Оптимальным степлером для фиксации сетки является Protack (Covidien), так как он может быть введен через 5 мм троакар и фиксирует имплант довольно надежно скрепкой виде пружинки, исключая попадание в шов нервных структур. Пружина герниостеплера Protack входит в ткани под любым углом размещения штока степлера по отношению к анатомическим поверхностям, вплоть до практически параллельного положения. Однако для более качественной фиксации и контроля вхождения скрепки, особенно в плотные структуры по верхнему краю прикрепления (зона соединенного сухожильного апоневроза и края влагалища передней прямой мышцы), целесообразно воссоздать расположение штока степлера и подлежащей области близкое к перпендикуляру. Для этого профессор Пучков рекомендует использовать следующий прием. При подведении герниостеплера к месту фиксации сетки необходимо левой рукой со стороны кожи передней брюшной стенки изменить направление плоскости тканей и создать из них перпендикулярную поверхность к положению степлера. Таким образом, вы будете чувствовать своей левой рукой давление, которое оказывает герниостеплер, и сможете надежно фиксировать имплантант. Следует отметить, что скрепки проникают в глубину тканей всего на 3-4 мм и располагаются в ней свободно не вызывая ишемии.
Следует помнить о недопустимости фиксации в зоне "рокового" треугольника. После контроля гемостаза была выполнена перитонизация имплантанта отслоенным лоскутом брюшины при помощи ручного шва синтетической рассасывающейся нитью.
Третье лапароскопическое оперативное вмешательство было выполнено пациентке по поводу хронического калькулезного холецистита (расмер желчного камня 4 см). Профессор К.В. Пучков выполнил холецистэктомию с использованием единого порта (S.I.L.S).
Техника показательной операции заключалась в следующем. Пациентка находилась в положении Фовлера (приподнят головной конец пациента) и повороте пациента на левый бок. Профессор и ассистент располагались по левую руку от пациента. В параумбиликальной области, в месте предполагаемого разреза местным анестетиком инфильтрируем все слои передней брюшной стенки, проводим разрез кожи по верхнему контуру пупка в виде буквы «омега», что обеспечивает достаточную визуализацию раны, а также, великолепный косметический эффект – разрез остается «скрытым» в пупке. Во время этой операции использовался SILS-порта (компания Covidien).
После установки порта в брюшной стенке, накладывали карбоксиперитонеум до 12 мм рт. ст. В порт вводятся 10 мм лапароскоп EndoCAM (компания Storz), два 5 мм троакара, в них вводятся - ротикулятор (компания Covidien) и монополярный коагулятор – крючок. Первым этапом, с целью предотвращения «френикус синдрома», мы распыляем раствор местного анестетика на оба купола диафрагмы. Затем, для осуществления натяжения в области треугольника Кало и диссекции в области кармана Гартмана, в правом подреберье ввели прямую атравматическую иглу с полипропиленовой нитью Surgipro (компания Covidien). Этой иглой прошивается дно желчного пузыря, игла выкалывается рядом с местом вкола на передней брюшной стенке, не завязывается, а фиксируется зажимом с необходимым для тракции натяжением. Желчный пузырь отводится в кефалическом направлении. Карман Гартмана оттягивается ротикулятором (компания Covidien), для более полного обзора треугольника Кало. Диссекция структур печеночно-двенадцатиперстной связки производится монополярным электродом. После идентификации пузырной артерии и пузырного протока, обе этих структуры лигируются клипсами Endo Clip (компания Covidien), по 3 на артерию и проток.

Пересечение структур выполнено с помощью 5 мм Roticulator Endo mini-shears (компания Covidien). После этого, желчный пузырь отделяем от ложа пузыря, всегда оттягивая последний в противоположную от печени сторону. Одним из завершающих моментов является извлечение желчного пузыря из брюшной полости в специальном пластиковом контейнере Endo Catch или Endobag (компания Covidien). Разрез в параумбиликальной области ушивается одиночными узловыми швами Polysorb 1,0 (компания Covidien) в поперечном направлении, подобно пластике по Мейо (для профилактики образования послеоперационных грыж). Кожа зашивается внутрикожным швом Surgilene 4/0. Шов скрывается в пупке и не виден после оперативного вмешательства.
Длительность операции составила 26 минут. В конце операции профессор К.В. Пучков ответил на вопросы коллег по технике операции и показал основные оперативные приемы, позволяющие избежать интра- и послеоперационных осложнений в хирургии единого доступа.
По окончанию мастер-класса профессор К.В. Пучков подарил участникам мастер-класса свою монографию.
ОРГАНИЗАТОРЫ МАСТЕР-КЛАССА
Швейцарская университетская клиника (г. Москва)
Компания Covidien (Швейцария)
АДРЕС КЛИНИЧЕСКОЙ БАЗЫ:
Швейцарская университетская клиника SwissClinic
ул. Николоямская, д.19, стр.1, ст. метро Таганская кольцевая.
Отзывы коллег ( в прикрепленном файле).
Отзывы коллег о проведенном мастер-классе
Здорово! Другое измерение! Прекрасная организация, хирургия на совершенно потрясающем уровне!
Именно такой должна быть современная хирургическая клиника!
Подобного не видел!!!
г. Москва
Огромное спасибо за курс «живой хирургии» непосредственно в операционной, возможность увидеть великолепную технику и обсудить много технических и тактических моментов, а также добродушный прием.
Надеюсь на дальнейший прием!
г. Москва
























